Боли в спине
Содержание:
Виды болей
Поясничные боли, как говорилось ранее, могут быть тянущими или резкими. Тянущие возникают чаще всего из-за длительного нахождения в вынужденном неудобном положении.
Внезапная и резкая боль в области поясницы вызывается дистрофическим процессом в межпозвоночном диске, приводящим к разрушению ядра на мелкие части. Такая же боль возникает при люмбаго и ишиасе. При таких заболеваниях человек не может полноценно двигаться и даже шевелиться.
Ноющая, тупая боль, которая отдает в пупке и подреберье часто вызвана проблемами почек. Растяжение капсулы, в которой находится орган, вызывает болезненные ощущения.
Резкая и пульсирующая боль в крестце может сигнализировать о гинекологических проблемах. Если такое произошло в начале беременности, это свидетельствует о возможности выкидыша.
Боль, при которой необходимо занять вынужденное положение для купирования, часто возникает у женщин среднего возраста из-за нестабильного позвоночника. Возникает такая проблема в связи с лишним весом.
Диагностика
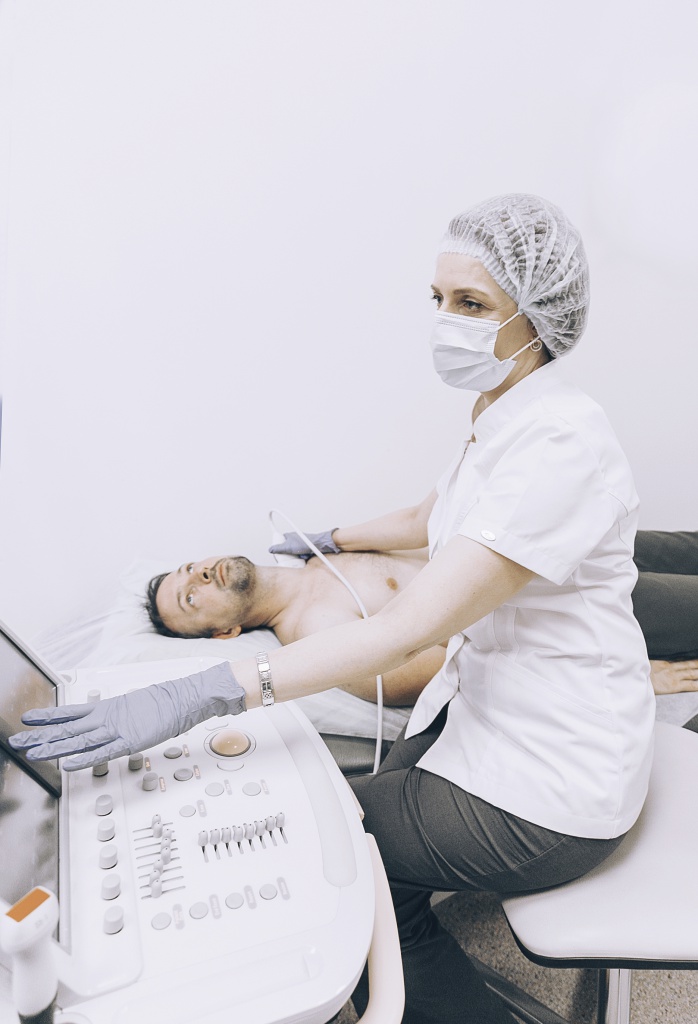
Чтобы диагностировать причину боли в спине, врач расспросит вас о симптомах, проведет осмотр и, очень вероятно, для выяснения подробной информации о патологическом процессе, вызывающем боль, попросит пройти рентген, МРТ или компьютерную томографию.
Рентген помогает увидеть скелет человека, выявить признаки артрита или перелома костей, но не может выявить повреждения мышц, спинного мозга, нервов или дисков.
МРТ или КТ «показывают» межпозвоночные грыжи, а также проблемы с тканями, сухожилиями, нервами, связками, кровеносными сосудами, мышцами и костями. Это очень точный вид диагностики, который позволяет рассмотреть мягкие ткани на любой глубине.
Сканирование костей может обнаружить раковые опухоли, метастазы, компрессионные переломы, вызванные остеопорозом. При сканировании внутривенно вводят специальный радиофармацевтический препарат — индикатор. Он накапливается в костной ткани, а излучение от накопившегося препарата улавливают датчики специальной гамма-камеры. Эта процедура называется сцинтиграфией.
Электромиография, или ЭМГ, измеряет электрические импульсы, производимые нервами. Такой метод может подтвердить защемление нерва при грыже межпозвоночного диска или стенозе позвоночника.
При подозрении на инфекцию врач назначает анализ крови.
Общая информация
Высокая частота распространения болей в спине связана с ее анатомией. Основой выступает позвоночный столб. Между позвонками расположены хрящевые диски, выполняющие амортизирующую функцию. Дополнительный каркас обеспечивают мышцы и связки. Внутри позвоночного столба проходит спинной мозг, от которого отходят парные корешки, иннервирующие практически все органы и ткани.
Патологический процесс в любой из структур спины, а также связанных с ней нервными волокнами внутренних органах может стать причиной боли. Нередко врачу требуется проводить тщательную диагностику, чтобы выяснить ее источник.
Как лечить боль в спине
Основной задачей лечения является снятие болевого синдрома и подавление перехода остророго патологического процесса в хронический. С этой целью назначают лечение основного заболевания, а также симптоматическую медикаментозную терапию и немедикаментозные методы лечения.
Алгоритм лечение острого болевого синдрома:
- кратковременный постельный режим (2 – 5 дней) в сочетании с медикаментозной терапией и рефлексотерапией (РТ); длительное соблюдение постельного режима способствует переходу острого процесса в хронический; возможно назначение краткого курса ношения ортопедических приспособлений: шейного воротника при патологии в верхней части спины и шее или поясничного пояса;
- полупостельный режим в следующие 7 – 8 дней; курс медикаментозной терапии и РТ продолжается, присоединяют легкие физические упражнения, физиотерапевтические процедуры (электрофорез с обезболивающими лекарственными растворами);
- режим двигательной активности с небольшими ограничениями (10 – 20 день); медикаментозная терапия проводится по показаниям; физиопроцедуры (лазеро- и магнитотерапия), РТ; присоединяют курс мануальной терапии и массажа;
- режим двигательной активности без ограничений (но без поднятия тяжестей) с выполнением специально подобранных упражнений ЛФК;
- профилактика болей – регулярные занятия ЛФК и посильными видами спорта для того, чтобы поднять качество жизни на новый уровень.
Медикаментозная терапия
Так как проведенное обследование не всегда выявляет причины болей, в лечении учитывается ее характер (ноцецептическая, нейропатическая):
- При очень сильных резких болях проводятся паравертебральные блокады с новокаином. Если болевой синдром не снимается, проводятся эпидуральные блокады – обезболивание путем введения анестетиков в эпидуральную полость, расположенную между твердой мозговой оболочкой и надкостницей позвоночного столба.
- Менее выраденный болевой синдром снимается внутримышечным введением лекарств из группы НПВС. Подбор лекарств проводится индивидуально с учетом свойств препарата и индивидуальных особенностей больного. Самое эффективное средство – Диклофенак, может давать осложнения со стороны ЖКТ, поэтому при наличии у больного заболеваний желудка обезболить спину помогут более современные НПВС (Целебрекс, Найз, Мелоксикам).
- Для устранения спазма мышц спины назначают миорелаксанты – Мовалис, Сирдалуд.
- Витамины группы В (В1, В6, В12) оказывают благоприятное действие на периферическую нервную систему и усиливают обезболивающее действие НПВС. Эти препараты можно вводить в виде инъекций отдельных витаминов или в виде раствора Мильгаммы, в состав которой входят все 3 витамина и обезболивающее средство лидокаин. После улучшения состояния можно принимать внутрь таблетки Мильгаммы Композитум или Нейромультивита.
- При нейропатических болях, связанных с вовлечением в процесс нервных волокон, в состав комплексного лечения вводят антидепрессанты (амитриптилин) и противосудорожные средства (прегабалин). Это средства помогают устранить боль.
Диагностика
Обследование при боли в спине включает в себя:
- сбор жалоб и анамнеза заболевания, уточнение обстоятельств появления боли, ее характера, интенсивности, локализации и других важных параметров, выявление факторов риска различных заболеваний;
- общий осмотр с измерением артериального давления, оценкой сердечного ритма, дыхания, температуры;
- неврологический осмотр: оценка чувствительной и двигательной функций, качества рефлексов;
- лабораторную диагностику: общие анализы крови и мочи, базовое биохимическое обследование крови; при необходимости назначаются тесты для подтверждения или исключения конкретной патологии;
- ЭКГ, УЗИ сердца;
- рентген, КТ или МРТ позвоночника;
- УЗИ органов брюшной полости, малого таза;
- рентген органов грудной клетки;
- УЗДГ сосудов шеи и головного мозга;
- электромиография: оценка качества проведения нервных импульсов по мышечным волокнам;
- консультации узких специалистов: нефролога, кардиолога, гинеколога и т.п.
Список анализов, диагностических процедур и консультаций может меняться в зависимости от жалоб пациента.
Причины
Люмбаго является вторичной патологией. Наиболее частой причиной его возникновения является остеохондроз поясничного отдела позвоночника, а также его осложнения: протрузии и грыжи межпозвонковых дисков. Кроме того, прострел могут вызвать:
- травмы поясницы: повреждения мышц, связок, позвонков;
- врожденные аномалии развития позвонков;
- опухоли позвоночника и расположенных рядом структур (печени, почек);
- смещения межпозвонковых дисков;
- нарушения осанки и искривления позвоночника: кифоз, сколиоз;
- болезнь Бехтерева, ревматоидный артрит, системная красная волчанка;
- воспалительные процессы в костях (остеомиелит), мышцах;
- артриты различной природы.
Сам приступ может быть спровоцирован:
- чрезмерной физической нагрузкой, подъемом тяжелого предмета;
- переохлаждением или перегревом;
- ОРВИ;
- резкими движениями;
- длительным нахождением в неудобной позе, в том числе во время сна;
- нахождением на сквозняке.
Куда отдает боль при поясничном остеохондрозе
В зависимости от локализации и происхождения боль при остеохондрозе поясничного отдела может иметь различный характер. Так, следствием изменения структуры межпозвонковых дисков является боль в пояснице, которая усиливается при наклоне, переохлаждении и пребывании длительное время в одной позе, а в лежачем положении значительно уменьшается. Острая боль может появиться внезапно и усилиться при изменении положения тела или напряжении мышц (чихании, кашле и т.д.). Нередко при поясничном остеохондрозе отмечаются и отраженные боли в ногах. Поясничный остеохондроз – серьезное заболевание, отражающееся на работе всего организма в целом, поэтому при возникновении подозрений о его наличии рекомендуется скорейшее обращение к врачу.Для поясничного остеохондроза характерен ряд типичных синдромов.
Корешковый синдром связан с утратой стабильности позвонков вследствие истончения дисков. В результате происходит сдавливание кровеносных сосудов и нервных окончаний. В результате при ходьбе возникает острая сверлящая боль в голенях, стопах, бедрах и ягодицах.
Последствия: при длительном сдавливании и раздражении нервов могут образоваться отечность и воспаление. Кроме болевых ощущений, отмечаются напряженность мышц и связок, повышенная потливость, онемение и потеря чувствительности вплоть до пареза или паралича.
Ишемический синдром проявляется в результате сжатия кровеносных сосудов, расположенных около нервных корешков. На первых стадиях недуга боль периодическая, позже становится постоянной.
Последствия: т.н. перемежающаяся хромота (при ходьбе больной нуждается в периодическом отдыхе и остановках), нарушение кровотока в органах малого таза. Как результат – боль в промежности и ягодицах, на внутренней стороне бедер.
Позвоночный синдром поясничного остеохондроза развивается из-за деформации скелета человека (появления сутулости, перекашивания таза и атрофии мышц).
Последствия: неуверенность и напряжение во время ходьбы и другие нарушения работы опорно-двигательного аппарата, разрушение межпозвонковых дисков.
Болевой синдром может развиться из-за сдавливания нервных окончаний деформированными позвонками и межпозвонковыми грыжами.
Последствия: возникновение болевых ощущений при физической нагрузке и резких движениях.
Как снять боль при поясничном остеохондрозе в домашних условиях?При постоянных неприятных ощущениях в спине необходимо позаботиться о правильной физической нагрузке, организовать удобную обстановку для отдыха и работы и, конечно, избегать длительного пребывания в неудобных позах
Важно заниматься лечебной гимнастикой, которая поможет «разгрузить» позвоночник. Эти способы помогут вам лучше, чем бесконтрольный прием обезболивающих препаратов, и позволят уменьшить боль без вреда для организма
Не забывайте: попытки самолечения опасны для вашего здоровья. Остеохондроз поясничного отдела можно спутать с заболеваниями почек или опухолевыми процессами, поэтому при боли в пояснице желательно как можно быстрее получить консультацию врача. Обратитесь в клинику здорового позвоночника «Здравствуйте» – наши специалисты выполнят все необходимые обследования и назначат вам максимально эффективный курс лечения.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Боль выше поясницы
Если болит спина справа выше поясницы — так может иррадиировать печеночная боль, при каких-либо патологических изменениях в печени — гепатите, печеночной недостаточности, приеме токсичных лекарственных средств. Боль при этом чаще всего локализуется в правом подреберье.
Если боль ощущается справа или слева чуть выше поясницы, очень возможно, что причина кроется в острых заболеваниях почек. Многие хронические заболевания почек, такие как поликистоз, злокачественные новообразования почек, хронический пиелонефрит сопровождаются малыми симптомами, поскольку почечная капсула растягивается постепенно.
К какому врачу идти, если болит спина?
На вопрос, к какому доктору идти, если болит спина, стандартный ответ такой: если у Вас появилась боль в спине, лучше всего обратиться на первичный прием к врачу общей практики или терапевту. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- компьютерная томография (например, шейного или поясничного отдела позвоночника);
- МРТ позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Первая помощь при приступе
Приступ люмбаго требует медицинской помощи. Чтобы облегчить состояние человека в период ожидания специалиста, необходимо:
- принять горизонтальное положение, положить согнутые в коленях ноги на возвышение так, чтобы угол между бедрами и тазом составлял 90 градусов;
- избегать резких движений;
- принять таблетированные анальгетики (ибупрофен и т.п.), нанести противовоспалительную мазь на область поясницы.
- по возможности дополнительно зафиксировать поясничную область корсетом или туго намотанной тканью.
Дальнейшее лечение должно проводиться только под контролем врача. Это касается не только приема лекарственных средств, но и гимнастики, а также массажа.
Диагностика
Диагностикой и лечением люмбаго занимается невролог. Работа с пациентом начинается с опроса. Специалист выслушивает жалобы, уточняет длительность и интенсивность боли, время и условия начала. В обязательном порядке учитываются перенесенные травмы, хронические заболевания. Неврологический осмотр позволяет выявить зоны наибольшей болезненности, определить степень напряжения мышц. Проводятся специальные тесты, позволяющие уточнить характер поражения, оценивается качество рефлексов и чувствительность кожных покровов.
Обследование при люмбаго включает:
- рентген, компьютерная томография: позволяют выявить травмы, трещины, врожденные пороки развития, признаки остеопороза и остеохондроза;
- МРТ: предоставляет врачу больший объем данных по сравнению с рентгеном, поскольку позволяет хорошо визуализировать не только кости, но и мягкие ткани;
- сцинтиграфия: в организм вводится изотоп, который накапливается в тканях и хорошо виден на рентгеновских снимках; обследование позволяет выявить аномалии строения позвонков, воспалительные процессы в них;
- электронейромиография: оценка и регистрация прохождения импульса по нервным и мышечным волокнам; позволяет выявить признаки сдавливания спинномозговых корешков;
- общий анализ крови и мочи: дают возможность определить наличие воспаления, а также исключить почечную патологию.
При необходимости назначаются дополнительные обследования, позволяющие точно выявить причину боли и принять необходимые меры.
Лечение боли в спине
Выбор методов лечения зависит от ее причины. Наиболее часто врачи сталкиваются с патологией опорно-двигательного аппарата и нервной ткани. В этом случае основой терапии становятся обезболивающие средства:
- нестероидные противовоспалительные препараты (нимесил, диклофенак, ибупрофен и другие);
- гормональные средства (преднизолон, гидрокортизон);
- миорелаксанты (мидокалм): для снятия мышечных спазмов;
- витамины группы В (мильгамма, нейромультивит): для улучшения состояния нервной ткани;
- наркотические анальгетики (морфин, трамадол): при неэффективности препаратов других групп.
Дополнить эффект медикаментозного лечения помогают дополнительные процедуры:
- физиотерапия: электро- и фонофорез, лазерная и магнитная терапия, электронейростимуляция;
- массаж;
- мануальная терапия;
- лечебная физкультура.
Конкретные методики подбираются врачом в зависимости от причины и индивидуальных особенностей организма. В некоторых случаях назначается хирургическое лечение.
Лечение люмбаго
Лечение требует комплексного подхода. В острый период необходимо избавиться от боли и позволить человеку нормально двигаться. В дальнейшем от врача требуется выявить причину появления прострела и назначить соответствующую терапию.
Медикаментозное лечение
Медикаментозное лечение острого приступа люмбаго включает в себя:
- НПВС (нестероидные противовоспалительные средства): ибупрофен, диклофенак, нимесулид, мелоксикам и препараты на их основе; необходимы для устранения воспалительного процесса и снятия болевого синдрома; используются таблетированные и инъекционные формы, а также варианты для местного воздействия (кремы, мази);
- глюкокортикостероиды: гидрокортизон, дексаметазон и т.п.; используются для снятия боли при неэффективности НПВС;
- миорелаксанты: мидокалм и аналоги; используются для устранения мышечного спазма;
- спазмолитики: папаверин; используются аналогично миорелаксантам;
- витамины группы В: нейромультивит, мильгамма; стимулируют регенерацию нервной ткани и облегчают проведение импульсов;
- противоотечные средства: фуросемид, магния сульфат; снимают отечность тканей, облегчая состояние больного;
- транквилизаторы и снотворные: назначаются по показаниям для устранения бессонницы, тревожности, излишнего беспокойства.
Если болевой синдром настолько сильный, что обычные комбинации анальгетиков не работают, неврологи рекомендуют выполнить блокаду. Для этого в поясничную область вводится мощное обезболивающее средство (кортикостероид или новокаин), которое способствует быстрому купированию боли.
Физиотерапия
Курсы физиотерапии необходимы при прострелах. Они используются как во время обострения, так и вне него и способствуют значительному снижению частоты приступов. В зависимости от клинической ситуации врачи назначают:
- магнитотерапия: воздействие магнитными полями способствует снятию отека и болевого синдрома;
- диадинамотерапия: воздействие импульсными токами для устранения отечности;
- амплипульс: синусоидальные токи способствуют восстановлению нервных волокон;
- облучение ультрафиолетом: повышает устойчивость тканей к внешним воздействиям;
- электрофорез и фонофорез: введение препаратов в область поражения с помощью слабых электрических токов или ультразвука;
- озокеритовые и парафиновые аппликации: используются вне обострения для прогревания тканей поясничной области.
Массаж
Массаж при люмбаго способен уменьшить воспаление и боль
В остром периоде используются щадящие методы: поглаживание и осторожное растирание мышц поясничной области. Продолжительность воздействия составляет не больше 5-10 минут
Улучшение кровообращения способствует снятию отечности и расслаблению мышц. Процедура выполняется только специалистом.
В период ремиссии проводится классический лечебный массаж, направленный на укрепление мышечного каркаса спины.
Гимнастика
Лечебная физкультура назначается только после полного купирования болевого синдрома. Комплекс упражнений составляется специалистом в соответствии с индивидуальными особенностями организма пациента. Он направлен:
- на укрепление мышечного каркаса спины;
- на активацию процессов обмена веществ;
- за повышение эластичности связок и увеличение амплитуды движений.
Регулярное выполнение комплекса способствует уменьшению риска повторных приступов люмбаго.
Допускается назначение курсов мануальной терапии и иглорефлексотерапии. Они используются только вне обострения.
Лечение болей в пояснице и крестцовом отделе позвоночника
Если вы не можете в ближайшее время проконсультироваться с врачом, допустимо в качестве экстренной меры принять обезболивающее. При слабой боли достаточно обычных анальгетиков, а при выраженных признаках заболеваний ОДА лучше воспользоваться каким-либо из нестероидных противовоспалительных препаратов. Эти лекарственные средства устраняют не только боль, но и отечность и воспаление, понижают температуру
Обратите внимание: у нестероидных противовоспалительных средств противопоказаний к применению значительно больше, чем у простых анальгетиков, поэтому обязательно прочитайте список противопоказаний в инструкции к препарату. Следует помнить, что использование обезболивающих лишь заглушает боль, но не помогает избавиться от ее причин, поэтому самостоятельный прием этих лекарств не заменяет врачебной помощи.На ранних стадиях все заболевания позвоночника лечатся консервативно
Запущенные патологические состояния нередко требуют оперативного вмешательства, поэтому так важно обращаться к врачу сразу же при появлении первых признаков недомогания.Комплексная терапевтическая помощь позволяет:
- восстановить здоровую анатомию позвоночника;
- нормализовать кровообращение;
- улучшить питание тканей;
- устранить сдавливание нервных корешков;
- укрепить мышечный корсет;
- убрать смещение органов;
- нормализовать подвижность;
- ликвидировать воспалительные процессы и отеки;
- восстановить поврежденные ткани;
- устранить боль.
Для достижения этих результатов необходимо сочетание трех основных лечебных методов: физиотерапии, лечебной физкультуры и приема медикаментов (противовоспалительных, хондропротекторов и других). В качестве вспомогательных методов для ускорения выздоровления применяются мануальная терапия, иглоукалывание и массаж.Сеть клиник «Здравствуй!» занимается лечением патологий суставов и позвоночника. Для определения причин болезненности в спине и выявления осложнений используется современное диагностическое оборудование. Для лечения применяются классические и апробированные новейшие лечебные методики. Высокий уровень квалификации врачей и среднего медперсонала помогает добиться полного выздоровления или наступления стойкой ремиссии у абсолютного большинства пациентов.
Мы специализируемся на лечении опорно-двигательного аппарата, даже при тяжелых стадиях заболеваний. Уже 10 лет помогаем тысячам пациентов избежать операции!
Наши врачи
Это сильнейшая команда экспертов, которая преподаёт на кафедре РУДН. Мы являемся клинической базой ведущих ВУЗов, где выпускаются лучшие врачи Москвы, уникальные специалисты России и зарубежья.
Стандарты
Экспертами и преподавателями нашей сети совместно с ведущими израильскими специалистами разработаны уникальные протоколы лечения на основе утвержденных медицинских стандартов Министерства Здравоохранения РФ.
Что недопустимо практиковать при остеохондрозе?
Людям, у которых диагностирована данная патология, следует воздерживаться от следующих действий:
- Подъем и перенос тяжестей, особенно на спине. Если полностью отказаться от такой работы нет возможности, то при поднятии массивных вещей не следует наклонять голову и сильно сгибать спину.
- Долговременный труд в согнутом положении (например, на земельном участке или при уборке помещения).
- Резкие, порывистые и неосторожные движения, сопровождающиеся хрустом в суставах и позвоночнике. Они могут вызвать осложнения остеохондроза, повредить контактные поверхности позвонков.
- Использование для ночного отдыха высокой или неудобной подушки. Это еще более опасно при шейном остеохондрозе. При неправильной и напряженной позе во время сна мышцы спины напрягаются, болевые ощущения усугубляются, а позвоночник, будучи искривленным, продолжает деформироваться.
- Сон на слишком мягких кровати (диване) и матрасе. Ложе у больных остеохондрозом должно быть достаточно жестким.
- Переедание. Масса тела выше нормы при остеохондрозе является значительно отягощающим течение заболевания фактором. Поэтому следует как можно быстрее сбросить лишний вес.
- Ношение неудобной обуви на высоких каблуках. Она не позволяет полноценно опираться на стопы, что усугубляет искривление позвоночника и приводит к развитию остеохондроза. При данном недуге необходимо обеспечить правильную осанку, для этого, в частности, следует использовать удобную обувь на низком каблуке.
- Перегрузка спины на занятиях в тренажерном зале. Стоит заметить, что силовые упражнения при терапии остеохондроза или в период реабилитации после него нужно проводить под контролем специалиста.
Страдающим данным заболеванием нельзя увлекаться продуктами и напитками с высоким содержанием кофеина, так как этот алкалоид выводит кальций из организма. Также при остеохондрозе не следует злоупотреблять алкогольными напитками, которые способствуют возникновению отеков в области позвоночника и выведению из костей минеральных веществ.
Центр Бубновского на ул. Дм. Ульянова (метро Академическая)
117447, г. Москва, ул. Дм. Ульянова, д.31 (метро Академическая, Площадь Гагарина, Ленинский проспект) Лицензия № ЛО-77-01-009284 +7 (495) 114-55-65+7 (495) 114-55-64 Понедельник — пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00 Записаться на консультацию
Центр на Ходынке (метро ЦСКА)
125252, г. Москва, проезд Березовой рощи, д.12 (Метро ЦСКА (7 минут) Полежаевская, Динамо, Аэропорт, Сокол, Зорге, Хорошевская)Лицензия № ЛО-77-01-017813 +7 (499) 762-72-72 Понедельник — пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00 Записаться на консультацию
Центр Ходынке
125252, г. Москва, проезд Березовой рощи, д.12 +7 (499) 762-72-72 Понедельник — пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00
Центр на ул. Дм. Ульянова
117447, г. Москва, ул. Дм. Ульянова, д.31 +7 (495) 114-55-65 Понедельник — пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00